Ибс у пожилых. Сердечно-сосудистая система пожилых людей: возрастные изменения
Ибс у пожилых. Сердечно-сосудистая система пожилых людей: возрастные изменения
Сердечные заболевания у пожилых
“Старые люди как музеи:их посещают не ради фасада, а ради сокровищ, которые хранятся внутри.”
(Жанна Моро)


Среди наиболее частых заболеваний пожилых сердечнососудистым заболеваниям отводится ведущая роль.
Артериальная гипертония у пожилых нередко отличается по своим характеристикам от таковой в более молодом возрасте. Она может сопровождать человека со средних лет, а может появиться уже в пожилом возрасте. Гипертония может быть осложнением другого заболевания, чаще всего пиелонефрита. Артериальная гипертония наблюдается у всех больных с хронической почечной недостаточностью. Причины развития артериальной гипертонии до конца не ясны. Большое значение имеет злоупотребление солью – люди, склонные досаливать пищу существенно чаще болеют гипертонией. Однако часть людей не чувствительна к солевой нагрузке.
Гипертонии способствует сидячий образ жизни, отсутствие физических нагрузок, постоянное состояние повышенной эмоциональности (особенно подавление внутренних эмоций, отсутствие разрядки, смены обстановки и рода деятельности).
Нормальное артериальное давление — до 140/90 мм.рт.ст. Давление подвержено колебаниям, связанным с физической нагрузкой, волнением, переживаниями. Поэтому артериальное давление измеряют утром, либо у лежащего в постели, либо у сидящего около стола пациента. Перед измерением давления необходимо дать человеку успокоиться не менее чем в течение 10 минут. Измерять АД нужно дважды с промежутком между измерениями в 10 минут. Только тогда можно быть уверенным, что давление измерено правильно. Если в течение измерений оно будет превышать норму, то можно говорить о гипертонии. О гипертонии говорят и в том случае, если у человека произошел гипертонический криз – повышение артериального давления, сопровождающееся головной болью, дрожью в теле”- болями в области сердца, головокружением, тошнотой и т.д. Человек может быть привычен к высокому артериальному давлению. Иногда приходиться встречаться с пациентами, хорошо чувствующими себя при давлении 190-200/100-120 мм.рт.ст. Даже появился термин – рабочее давление. Такие пациенты хуже чувствуют себя при снижении давления, их работоспособность оптимальна при повышенном его уровне. Однако доказано в специальных, тщательно выполненных исследованиях, что риск смерти от сосудистых катастроф — инфаркта миокарда, инсульта, у таких пациентов во много раз выше, чем у людей с нормальным давлением, у них быстрее и чаще развивается сердечная недостаточность.
Виды сердечных заболеваний.

У пожилых людей нередко можно выявить так называемую «склеротическую гипертонию». Артериальное давление поддерживается силой сокращения сердца (систолой), выталкивающего кровь в аорту (систолическое, верхнее давление), В этот момент аорта растягивается. Когда сердце расслабляется (диастола), клапан в аорте закрывается, и аорта начинает сжиматься, поддерживая тем самым диастолическое (нижнее) давление. Более того, аорта сокращается не просто за счет своей эластичности, но и с помощью находящихся в ее стенке мышц; волна этих сокращений перемещается к мелким артериям, формируя дополнительный движитель крови — периферическое сердце.
Если аорта и артерии сильно повреждены атеросклерозом, то они теряют эластичность — возможность растягиваться во время кровенаполнения в систолу и сжиматься, поддерживая давление в диастолу. В таком случае при измерении давления фиксируется очень большой разброс между систолическим и диастолическим давлением, например 200/70 мм.рт.ст.
На начальных стадиях сердечной недостаточности изменяется способность сердца расслабляться (диастолическая дисфункция), камера левого желудочка меньше заполняется кровью и, соответственно, уменьшается объем выталкиваемой желудочком крови.
Стенокардия – очень четко очерченный клинический синдром: боли за грудиной, обычно сжимающего, давящего характера, четко связаны с нагрузкой или выходом на холод, продолжаются не более 10-15 минут, а при приеме нитроглицерина – около 5 минут. Боли эти отдают (иррадиируют) в левую руку, лопатку редко, лишь у трети больных. Боль возникает из-за недостаточного поступления кислорода к сердечной мышце при повышении потребности в нем. При физической нагрузке сердце бьется быстрее, поэтому ему нужно больше увеличить объем притекающей к нему по коронарным (сердечным) артериям крови, несущей кислород. Если эти артерии сужены за счет атеросклероза (бляшки, выступающей в просвет сосуда), то резервы увеличения кровотока быстро исчерпываются и сердечная мышца приходит в состояние кислородного голодания. «Голодные» мышечные клетки выбрасывают факторы, которые приводят к изменению текучести крови – начинается склеивание клеток крови, образование тромба. В этот момент появляется боль.
Сердечная недостаточность и нарушение ритма.

Сердечная недостаточность – состояние, связанное либо со старческими изменениями сердечной мышцы, либо с сердечнососудистыми заболеваниям, такими как артериальная гипертония, стенокардия, нарушения ритма сердца, миокардит и т.д.
Сердечная недостаточность характеризуется падением насосной функции сердца. На начальных стадиях сердечной недостаточности изменяется способность сердца расслабляться (диастолическая дисфункция), камера левого желудочка меньше заполняется кровью и, соответственно, уменьшается объем выталкиваемой желудочком крови. При этом в покое сердце справляется, объем крови компенсирует потребности. Во время нагрузки, когда сердце начинает биться чаще, суммарный выброс крови уменьшается и человек начинает ощущать недостаток кислорода – появляется слабость, одышка при подъеме по лестнице и т.д. Но практически у каждого человека при подъеме по лестнице появиться одышка. Сердечная недостаточность начинается там, где снижается переносимость физической нагрузки.
Нарушения ритма сердца. Среди всех нарушений ритма сердца нужно выделить мерцательную аритмию и полную блокаду проводящей системы сердца. Эти два нарушения могут вызвать тяжелые осложнения и привести больного к смерти, причем если первое нарушение может встречаться в любом возрасте, хотя его частота с возрастом растет, то второе является характерным именно для пожилых больных. Мерцательная аритмия является следствием того, что электрические импульсы, исходящие из «водителя ритма», который находится в правом предсердии, начинают блуждать по проводящей системе сердца, складываться или взаимно погашать друг друга и неожиданно возбуждать сокращения миокарда. Такая ситуация возможна, если нарушается строение проводящей системы сердца: вследствие перерастяжения камер сердца или склероза отдельных участков. Мерцательная аритмия возможна и вследствие появления дополнительных проводящих пучков (это врожденный дефект, обычно выявляется в относительно молодом возрасте).
Полная поперечная блокада проводящих путей сердца может развиться внезапно, точнее, внезапно появляются ее симптомы. Основным симптомом является низкое артериальное давление и нарастание сердечной недостаточности, при этом частота пульса очень низка – лишь 20-30 в минуту. В результате полной поперечной блокады на ЭКГ можно не заметить и инфаркта миокарда. Поэтому все больные с подозрением на поперечную блокаду, выявленную впервые в жизни, нуждаются в госпитализации. В настоящее время лечение блокады сводится к установлению искусственного водителя ритма — вначале временного, а затем и постоянного. Это маленький генератор электрических разрядов, которые по проводку, вставленному в сердце через вену, стимулирует сердечные сокращения. Постоянный водитель ритма вшивается под кожу на несколько лет (5-8), его заменяют в случае, когда садится батарейка. Больной с искусственным водителем ритма не должен находиться в зоне высоких магнитных полей (промышленные трансформаторы, высоковольтные линии электропередач, пользование радиотелефоном и сотовой связью и т.д.) он может «мешать» приему радио и телепередач, если близко находиться от антенны.
Особенности лечения сердечно-сосудистых заболеваний у пожилых больных
Авторы: Сорокин Е.В. Карпов Ю.А. (ФГБУ «НМИЦ кардиологии» Минздрава России, Москва)
Для цитирования: Сорокин Е.В., Карпов Ю.А. Особенности лечения сердечно-сосудистых заболеваний у пожилых больных // РМЖ. 2003. №19. С. 1072
НИИ кардиологии им. А.Л. Мясникова РКНПК МЗ РФ, Москва
Н еуклонное старение населения развитых стран увеличивает удельный вес сердечно–сосудистых болезней в общей структуре заболеваемости, а следовательно, приводит к увеличению количества пожилых пациентов в практике врачей многих специальностей. Поэтому знание гериатрических аспектов кардиологии – важный элемент знаний не только современного врача–кардиолога, но и гериатра, семейного врача и врача общей практики.
До недавнего времени бытовало мнение о необходимости лишь симптоматического лечения сердечно–сосудистых заболеваний (ССЗ) у пожилых и престарелых и о незначительном влиянии медикаментозного вмешательства на прогноз жизни в этом возрасте. Между тем крупные клинические исследования убедительно свидетельствуют, что возраст пациента не является помехой к активному медикаментозному и хирургическому лечению многих сердечно–сосудистых заболеваний – ИБС, артериальной гипертонии, стенозирующему атеросклерозу магистральных артерий, нарушений ритма сердца. Более того, поскольку абсолютный риск сердечно–сосудистых осложнений у пожилых выше, лечение ССЗ у пожилых даже эффективнее, чем у лиц молодого и среднего возраста.
Цели лечения сердечно–сосудистых заболеваний у пожилых
Так же, как и в других возрастных группах, главные цели лечения у пожилых – улучшение качества и увеличение продолжительности жизни. Для врача, знакомого с основами гериатрии и особенностями клинической фармакологии у пожилых, обе эти цели в большинстве случаев достижимы.
Что важно знать, назначая лечение пожилым людям?
- Особенности течения заболеваний в пожилом возрасте (иная симптоматика, полиморбидность)
- Особенности обмена веществ у пожилых, влияющие на фармакокинетику и фармакодинамику препаратов (табл. 1)
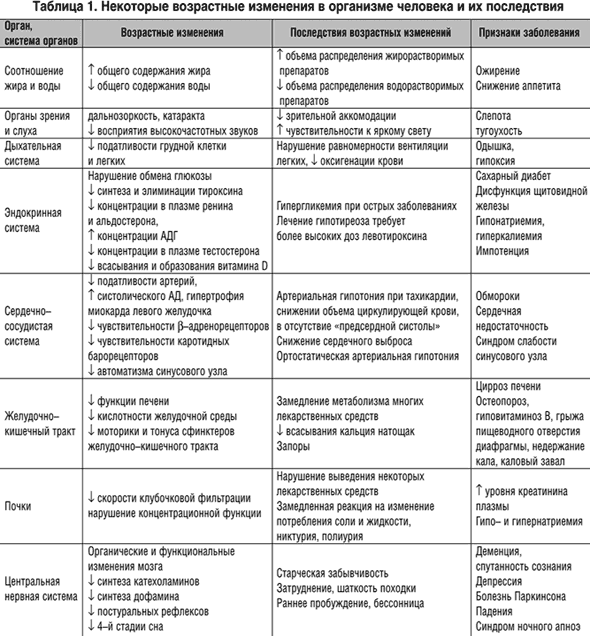
Особенности назначения препаратов (табл. 2)

Особенности контроля за эффективностью и безопасностью лечения (табл. 3)

В рамках данной статьи рассмотрены особенности лечения у пожилых больных самых частых сердечно–сосудистых заболеваний:
- Артериальная гипертония, в т.ч. изолированная систолическая АГ
- Сердечная недостаточность
- ИБС
Артериальная гипертония у пожилых
Артериальная гипертония (АГ), по различным оценкам, встречается у 30–50% лиц старше 60 лет. Диагностика и лечение этого заболевания имеют ряд важных особенностей (табл. 4). Пожилым необходимо измерять артериальное давление (АД) особенно тщательно, поскольку у них нередко обнаруживается «псевдогипертония». Причины этого – как ригидность магистральных артерий конечностей, так и большая вариабельность систолического АД. Кроме того, для пожилых больных характерны ортостатические реакции (из–за нарушений барорецепторного аппарата), поэтому настоятельно рекомендуется сравнение АД в положении больного лежа и сразу после перехода в вертикальном положение.

Из–за высокой распространенности АГ, особенно изолированного повышения систолического АД среди лиц пожилого возраста, это заболевание долгое время рассматривалось, как некое сравнительно доброкачественное возрастное изменение, активное лечение которого могло ухудшить самочувствие из–за чрезмерного снижения АД. Также опасались большего, чем в молодом возрасте, числа побочных эффектов лекарственной терапии. Поэтому врачи прибегали к снижению давления у пожилых только при наличии клинических симптомов (жалоб), связанных с повышеным АД. Однако к началу 90–х годов XX века было показано, что регулярная длительная антигипертензивная терапия достоверно снижает риск развития основных сердечно–сосудистых осложнений АГ – мозгового инсульта, инфаркта миокарда и сердечно–сосудистой смертности. Мета–анализ 5 рандомизированных клинических исследований, включавших более 12 тыс пожилых больных (в возрасте >60 лет), показал, что активное снижение АД сопровождалось снижением сердечно–сосудистой смертности на 23%, случаев ИБС – на 19%, случаев сердечной недостаточности – на 48%, частоты инсультов – на 34%.
Обзор основных проспективных рандомизированных исследований показал, что у пожилых больных с АГ медикаментозное снижение АД в течение 3–5 лет достоверно уменьшает частоту возникновения сердечной недостаточности на 48%.
Таким образом, сегодня нет никаких сомнений в том, что пожилые больные с АГ получают реальную выгоду от снижения АД. Однако после постановки диагноза и принятого решения о лечении пожилого больного с АГ необходимо учесть ряд обстоятельств.
Пожилые люди очень хорошо реагируют снижением АД на ограничение потребления соли и уменьшение массы тела. Стартовые дозы гипотензивных препаратов составляют половину обычной начальной дозы. Титрование дозы происходит медленнее, чем у других больных. Следует стремиться к постепенному снижению АД до 140/90 мм рт.ст. (при сопутствующем сахарном диабете и почечной недостаточности целевой уровень АД – 130/80 мм рт.ст.). Необходимо учитывать исходный уровень АД, длительность гипертонии, индивидуальную переносимость снижения АД. Сопутствующее снижение диастолического АД у больных с изолированной систолической АГ не является препятствием для продолжения терапии. В исследовании SHEP средний уровень диастолического АД по группе леченых больных составил 77 мм рт.ст., и это соответствовало улучшению прогноза.
Тиазидные диуретики, b -адреноблокаторы и их комбинации оказались эффективными с точки зрения снижения риска сердечно–сосудистых осложнений и смертности у пожилых больных с АГ, причем диуретики (гидрохлоротиазид, амилорид) имели преимущество над b -адреноблокаторами. Недавно завершенное крупное исследование ALLHAT со всей очевидностью подтвердило пользу диуретиков в лечении АГ у всех возрастных групп. В 7 Докладе Объединенного Национального Комитета США по выявлению, профилактике и лечению артериальной гипертонии (2003 г.) диуретикам отводится ведущая роль как в монотерапии, так и в комбинированном лечении АГ. В настоящее время проводится клиническое исследование HYVET с участием 2100 больных с артериальной гипертонией в возрасте 80 лет и старше. Больные будут рандомизированы на группы лечения плацебо и диуретиком индапамидом (в т.ч. в комбинации с ингибитором АПФ периндоприлом). Целевой уровень АД в этом исследовании – 150/80 мм рт.ст., первичная конечная точка – мозговой инсульт, вторичная – общая смертность и смертность от сердечно–сосудистых заболеваний.
В проведенных исследованиях показана эффективность анатагониста кальция амлодипина (Амловас). Показано преимущество использования амлодипина в снижении АД по сравнению с другим антагонистом кальция – дилтиаземом. Длительность действия амлодипина 24 часа, что способствует однократному приему в сутки и обеспечивает удобство в применении. В исследовании THOMS отмечено снижение индекса массы миокарда левого желудочка в группе больных, принимавших амлодипин.
Ингибиторы АПФ являются препаратами выбора, по крайней мере, для двух категорий больных пожилого возраста с АГ – 1) с дисфункцией левого желудочка и/или сердечной недостаточностью; 2) с сопутствующим сахарным диабетом. Это основано на доказанном снижении сердечно–сосудистой смертности в первом случае и замедлении развития почечной недостаточности – во втором. При непереносимости ингибиторы АПФ могут быть заменены антагонистами ангиотензиновых рецепторов.
a -адреноблокаторы (празозин, доксазозин) не рекомендуются для лечения АГ у пожилых из–за частого развития ортостатических реакций. Кроме того, в крупном клиническом исследовании ALLHAT показано повышение риска сердечной недостаточности на фоне лечения АГ a -адреноблокаторами.
Сердечная недостаточность у пожилых
В настоящее время хронической сердечной недостаточностью (ХСН) страдает 1–2% населения развитых стран. Ежегодно хроническая сердечная недостаточность развивается у 1% лиц старше 60 лет и у 10% лиц в возрасте >75 лет.
Несмотря на достигнутый в последние десятиления значительный прогресс в разработке терапевтических алгоритмов лечения ХСН с помощью различных препаратов и их комбинаций, специфика лечения пожилых и престарелых больных остается малоизученной. Основной причиной этого оказалось целенаправленное исключение из большинства проспективных клинических исследований по лечению ХСН лиц старше 75 лет – прежде всего женщин (которые составляют более половины всех пожилых лиц с ХСН), а также лиц с сопутствующими заболеваниями (также, как правило, пожилых). Поэтому до получения данных клинических исследований, специально спланированных для популяции пожилых и престарелых людей с ХСН, следует руководствоваться доказанными принципами лечения ХСН у людей среднего возраста – с учетом вышеизложенных возрастных особенностей пожилых и индивидуальных противопоказаний. Пожилым больным с ХСН назначают ингибиторы АПФ, диуретики, b -адреноблокаторы, спиронолактон, как препараты, доказанно улучшающие выживаемость и качество жизни. При наджелудочковых тахиаритмиях на фоне ХСН весьма эффективен дигоксин. При необходимости лечения желудочковых аритмий на фоне ХСН предпочтение следует отдавать амиодарону, поскольку он в минимальной степени влияет на сократимость миокарда. При тяжелых брадиаритмиях на фоне ХСН (синдром слабости синусового узла, внутрисердечные блокады) следует активно рассматривать возможность имплантации кардиостимулятора, который нередко существенно облегчает возможности фармакотерапии.
Крайне важное значение для успешного лечения ХСН у пожилых имеет своевременное выявление и устранение/коррекция сопутствующих заболеваний, зачастую скрытых и малосимптомных (истощение, анемия, дисфункция щитовидной железы, болезни печени и почек, обменные нарушения и др.).
Стабильная ИБС у пожилых
Пожилые люди составляют большинство больных ИБС. Почти 3/4 случаев смерти от ИБС происходит среди лиц старше 65 лет, и почти 80% лиц, умерших от инфаркта миокарда, относятся к этой возрастной группе. Вместе с тем более чем в 50% случаев смерть лиц старше 65 лет наступает от осложнений ИБС. Распространенность ИБС (и, в частности, стенокардии) в молодом и среднем возрасте выше среди мужчин, чем среди женщин, однако к 70–75 годам частота ИБС среди мужчин и женщин сравниваются (25–33%). Ежегодная смертность среди больных этой категории составляет 2–3%, кроме этого, еще у 2–3% больных может развиться нефатальный инфаркт миокарда.
Особенности ИБС в пожилом возрасте:
- Атеросклероз сразу нескольких коронарных артерий
- Часто встречается стеноз ствола левой коронарной артерии
- Часто встречается снижение функции левого желудочка
- Часто встречаются атипичная стенокардия, безболевая ишемия миокарда (вплоть до безболевых ИМ)
Риск осложнений при плановых инвазивных исследованиях у пожилых повышен незначительно, поэтому пожилой возраст не должен служить препятствием для направления больного на коронароангиографическое исследование.
Особенности лечения стабильной ИБС у пожилых
Подбирая медикаментозную терапию пожилым больным, следует помнить, что лечение ИБС у пожилых осуществляется по тем же принципам, что и в молодом и среднем возрасте, однако с учетом некоторых особенностей фармакотерапии (табл. 5,6).
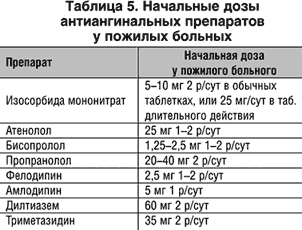
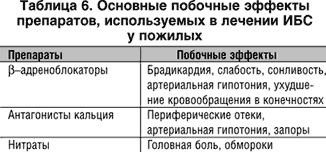
Эффективность медикаментозных препаратов, назначаемых при ИБС, с возрастом, как правило, не изменяется. Активная антиангинальная, анитишемическая, антиагрегантная и гиполипидемическая терапия позволяет существенно снизить частоту осложнений ИБС у пожилых людей. По показаниям используют все группы лекарственных средств – нитраты, b -адреноблокаторы, антиагреганты, статины. Однако доказательных исследований, специально посвященных лечению ИБС у людей старшего и преклонного возраста, пока недостаточно. В то же время доказанное преимущество блокатора кальцевых каналов амлодипина в дозе 5–10 мг/сут в снижении частоты эпизодов ишемии миокарда (данные Холтеровского мониторирования). Снижение частоты болевых приступов по сравнению с плацебо делают перспективным использование препарата у данной категории больных, особенно у тех, кто страдает АГ. В последние годы проводятся клинические исследования, специально посвященные эффективности медикаментозного лечения ИБС у пожилых.
Обобщенные данные исследований по вторичной гиполипидемической профилактике статинами LIPID, CARE и 4S свидетельствуют, что при сопоставимом снижении относительного риска сердечно–сосудистых осложнений среди молодых и пожилых больных абсолютная польза лечения статинами (симвастатин и правастатин) выше среди пожилых. Эффективное лечение 1000 пожилых (в возрасте Литература:
1. Aronow W.S. «Pharmacologic therapy of lipid disorders in the elderly» Am J Geriatr Cardiol, 2002; 11(4):247–256
2. Brookes L. «More antihypertensive treatment trials in the elderly: PROGRESS, Syst–Eur, VALUE, HYVET» Medscape coverage of 1st Joint Meeting of the International and European Societies of Hypertension
3. Jackson G. «Стабильная стенокардия у пожилых». Сердце и метаболизм, 2003;10:7–11
4. Rich M.W. «Heart failure in the elderly: strategies to optimize outpatient control and reduce hospitalizations». Am J Geriatr Cardiol, 2003 12(1):19–27
5. Sander G.E. «High blood pressure in the geriatric population: treatment consideration». Am J Geriatr Cardiol, 2002; 11;(3):223–232
6. The Seventh Report of the Joint National Committee on Prevention, Detection and Evaluation and Treatment of High Blood Pressure. J.A.M.A., 2003; 289: 2560–2572
7. Tresch D.D., Alla H.R. «Diagnosis and management of myocardial ischemia (angina) in the elderly patient» Am J Geriatr Cardiol, 2001 10(6):337–344
8. Беленков Ю.Н., Мареев В.Ю., Агеев Ф.Т. «Национальные рекомендации по диагностике и лечению хронической сердечной недостаточности». «Сердечная недостаточность», 2002, №6: 3–8
9. Лазебник Л.Б., Комиссаренко И.А., Гусейнзаде М.Г., Преображенская И.Н. «Бета–адреноблокаторы в гериатрической практике» РМЖ, 1999, т 7 №16: 66–70
10. Лазебник Л.Б., Комиссаренко И.А., Милюкова О.М. «Медикаментозное лечение изолированной систолической гипертонии у пожилых» РМЖ, 1998, т 6, №21: 25–29
11. Лазебник Л.Б., Постникова С.Л. «Хроническая сердечная недостаточность у людей пожилого возраста» РМЖ, 1998, т 6, №21: 34–38
Особенности лечения сердечно-сосудистой системы у лиц пожилого возраста
На тему: Особенности лечения сердечно-сосудистой системы у лиц пожилого возраста.
Ст-т. Дерябкина Ю.Л.
2. Цели лечения сердечно-сосудистых заболеваний
3. Артериальная гипертония у лиц пожилого возраста………….7-9 стр.
4. Сердечная недостаточность у пожилых людей……………………9-10 стр.
5. Стабильная стенокардия у пожилых людей………………………11-12 стр.
6. Общие принципы ухода за больными пожилого
7. Сестринский процесс и лечение людей пожилого возраста при
заболеваниях сердечно-сосудистой системы………………………15-16 стр.
8.Список используемой литературы…………………………………….17 стр.
Возрастное развитие человека заключается во взаимодействии двух основных процессов: старения и витаукта. Старение – универсальный эндогенный разрушительный процесс, проявляющийся в повышении вероятности смерти. Витаукт (лат. vita- жизнь, auctum- увеличивать) – процесс, стабилизирующий жизнеспособность и увеличивающий продолжительность жизни. Не являясь болезнью, старение создаёт предпосылки развития возрастной патологии. Процесс старения – непрерывный постепенный переход от этапа к этапу: оптимальное состояние здоровья – наличие факторов риска развития заболеваний – появление признаков патологии – потеря трудоспособности – летальный исход.
Темп старения может быть выражен количественно с помощью показателей, отражающих снижение жизнеспособности и увеличение повреждаемости организма. Одним из таких параметров является возраст.
Возраст – длительность существования организма от рождения до настоящего момента. Действующие до настоящего времени современные возрастные нормативы были приняты Европейским регионарным бюро ВОЗ в 1963 г.
В настоящее время в мире насчитывают более 380 млн человек, возраст которых превышает 65 лет. В России пятую часть всего населения составляют люди пожилого и старческого возраста. В ближайшие 10 лет ожидают увеличения количества граждан старших возрастов примерно в 2 раза, т.е. уже 40% населения будет находиться в категории пожилого и старческого возраста. Уровень заболеваемости у пожилых людей по сравнению с лицами более молодого возраста выше в 2 раза, в старческом возрасте – в 6 раз.
Процессы старения человека изучает геронтология (греч. gerents – старик, logos – учение, наука). Геронтология – пограничная область биологии и медицины, изучающая не столько старость, сколько процесс старения человека. Геронтология включает в себя такие крупные основные разделы, как гериатрию, герогигиену, геропсихологию, социальную геронтологию и др.
Гериатрия (греч. gerents– старик, atria – лечение) – пограничный раздел геронтологии и внутренних болезней, изучающий особенности заболеваний людей пожилого и старческого возраста и разрабатывающий методы их лечения и профилактики.
Основные особенности больных пожилого и старческого возраста
Патологические изменения, характерные для людей пожилого и старческого возраста, начинают проявляться уже с 40-50 лет.
1. Инволюционные (связанные с обратным развитием) функциональные и морфологические изменения со стороны различных органов и систем. Например, с возрастом снижаются пока-
затели жизненной ёмкости лёгких, бронхиальной проходимости, величина клубочковой фильтрации в почках, увеличивается масса жировой ткани и уменьшается мышечная масса (включая диа-
фрагму).
2. Наличие двух и более заболеваний у одного пациента. В среднем при обследовании пациента пожилого или старческого возраста у него выявляют не менее пяти болезней. В связи с этим клиническая картина заболеваний «смазывается», снижается диагностическая ценность различных симптомов. С другой стороны, сопутствующие заболевания могут усиливать друг друга. Например, анемия у пациента с ИБС может вызвать клинические проявления сердечной недостаточности.
3. Преимущественно хроническое течение заболеваний. Прогрессированию большинства хронических заболеваний способствуют возрастные неблагоприятные эндокринно-обменные и иммунные сдвиги.
4. Нетипичное клиническое течение заболеваний. Нередко выявляют более медленное и замаскированное течение болезни (пневмонии, инфаркта миокарда, туберкулёза лёгких, неопластических процессов, сахарного диабета и др.).
Например, лихорадка у пожилых больных может
быть одним из основных, если не единственным, проявлением туберкулёза или инфекционного эндокардита, абсцессов брюшной полости.
5. Наличие «старческих» болезней (остеопороза, доброкачественной гиперплазии предстательной железы, болезни Альцгеймера, старческого амилоидоза и др.).
6. Изменение защитных, в первую очередь иммунных, реакций.
7. Изменение социально-психологического статуса. Основными причинами социальной дезадаптации выступают выход на пенсию, утрата близких и друзей в связи с их смертью, одиночество и ограничение возможностей общения, трудности самообслуживания, ухудшение экономического положения, психологическое восприятие возрастного рубежа старше 75 лет независимо от
состояния здоровья. На этом фоне нередко развиваются такие нарушения, как тревожные состояния, депрессии, ипохондрический синдром (патологически преувеличенное опасение за своё здоровье, убеждённость в наличии того или иного заболевания при его фактическом отсутствии).
Рациональное ведение пожилого больного предполагает обязательное достижение взаимопонимания и согласия в триаде «больной – медицинская сестра – врач». Степень выполнения больным врачебных рекомендаций обозначают в медицинской литературе термином «комплайенс» (англ. compliance – согласие). Сам по себе старческий возраст не служит причиной недостаточного комплайенса, поскольку правильный подход вполне обеспечивает достижение последнего – использование словесных и письменных инструкций, уменьшение числа назначаемых медикаментов, предпочтение пролонгированных лекарственных форм и комбинированных препаратов и др.
ЦЕЛИ ЛЕЧЕНИЯ СЕРДЕЧНО-СОСУДИСТЫХ ЗАБОЛЕВАНИЙ У ПОЖИЛЫХ ЛЮДЕЙ .
Так же, как и в других возрастных группах, главные цели лечения у пожилых – улучшение качества и увеличение продолжительности жизни. Для врача, знакомого с основами гериатрии и особенностями клинической фармакологии у пожилых, обе эти цели в большинстве случаев достижимы.
Что важно знать, назначая лечение пожилым людям?
Особенности течения заболеваний в пожилом возрасте (иная симптоматика, полиморбидность).
Особенности обмена веществ у пожилых, влияющие на фармакокинетику и фармакодинамику препаратов.
Особенности назначения препаратов.
Особенности контроля за эффективностью и безопасностью лечения.
Препараты, часто вызывающие побочные эффекты у пожилых.
В рамках данного реферата рассмотрены особенности лечения у пожилых больных самых частых сердечно–сосудистых заболеваний:
1. Артериальная гипертония, в т.ч. изолированная систолическая АГ ;
2. Сердечная недостаточность ;
4. Артериальная гипертония у пожилых ;
АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ У ЛИЦ ПОЖИЛОГО ВОЗРАСТА.
Артериальная гипертония (АГ), по различным оценкам, встречается у 30–50% лиц старше 60 лет. Диагностика и лечение этого заболевания имеют ряд важных особенностей.
Из–за высокой распространенности АГ, особенно изолированного повышения систолического АД среди лиц пожилого возраста, это заболевание долгое время рассматривалось, как некое сравнительно доброкачественное возрастное изменение, активное лечение которого могло ухудшить самочувствие из–за чрезмерного снижения АД. Также опасались большего, чем в молодом возрасте, числа побочных эффектов лекарственной терапии. Поэтому врачи прибегали к снижению давления у пожилых только при наличии клинических симптомов (жалоб), связанных с повышенным АД. Однако к началу 90–х годов XX века было показано, что регулярная длительная антигипертензивная терапия достоверно снижает риск развития основных сердечно–сосудистых осложнений АГ – мозгового инсульта, инфаркта миокарда и сердечно–сосудистой смертности. Мета–анализ 5 рандомизированных клинических исследований, включавших более 12 тыс пожилых больных (в возрасте >60 лет), показал, что активное снижение АД сопровождалось снижением сердечно–сосудистой смертности на 23%, случаев ИБС – на 19%, случаев сердечной недостаточности – на 48%, частоты инсультов – на 34%.
Обзор основных проспективных рандомизированных исследований показал, что у пожилых больных с АГ медикаментозное снижение АД в течение 3–5 лет достоверно уменьшает частоту возникновения сердечной недостаточности на 48%. Таким образом, сегодня нет никаких сомнений в том, что пожилые больные с АГ получают реальную выгоду от снижения АД. Однако после постановки диагноза и принятого решения о лечении пожилого больного с АГ необходимо учесть ряд обстоятельств.
Пожилые люди очень хорошо реагируют снижением АД на ограничение потребления соли и уменьшение массы тела.
Стартовые дозы гипотензивных препаратов составляют половину обычной начальной дозы. Титрование дозы происходит медленнее, чем у других больных. Следует стремиться к постепенному снижению АД до 140/90 мм рт.ст. (при сопутствующем сахарном диабете и почечной недостаточности целевой уровень АД – 130/80 мм рт.ст.). Необходимо учитывать исходный уровень АД, длительность гипертонии, индивидуальную переносимость снижения АД.
Источники:
http://secrety-dolgoletiy.ru/psihofiziologiya_stareniya/serdechnye_zabolevaniya_u_pozhilyh/
http://www.rmj.ru/articles/kardiologiya/Osobennosti_lecheniya_serdechno-sosudistyh_zabolevaniy_u_poghilyh_bolynyh/
http://mirznanii.com/a/154341/osobennosti-lecheniya-serdechno-sosudistoy-sistemy-u-lits-pozhilogo-vozrasta





